做试管婴儿什么样的卵泡才能被取?B超多卵泡≠取到多卵子?真相揭秘!
做试管婴儿什么样的卵泡才能被取?B超多卵泡≠取到多卵子?真相揭秘!
在试管婴儿(IVF)治疗过程中,促排卵和取卵是至关重要的环节。许多准父母在经历B超监测时,看到报告上显示“多个卵泡发育”,心中充满希望,期待能获取足够多的成熟卵子。然而,当取卵手术结束后,医生告知实际获取的卵子数量少于B超显示的卵泡数时,不少人会感到困惑甚至焦虑。那么,究竟什么样的卵泡才能被成功取到?为什么B超上的卵泡数量与实际取到的卵子数量总存在差距?本文将为您深入解析。
一、什么样的卵泡才能被取到?
在试管婴儿周期中,并非所有B超可见的卵泡都能成功取出卵子。能够被成功取出并具备受精潜力的,是那些成熟且.发育良好的卵泡。具体来说,具备以下特征的卵泡更有可能被成功获取:
大小达标:通常认为,直径在18-22毫米之间的卵泡属于“成熟卵泡”。这个阶段的卵泡内卵子已基本发育成熟,具备受精能力。过小(<14mm)的卵泡卵子未成熟,过大(>24mm)的卵泡则可能已发生黄素化或排卵,卵子质量下降。
形态规则:理想的卵泡在B超下呈圆形或椭圆形,边界清晰、透亮。形态不规则、内部回声不均的卵泡,可能意味着卵泡发育异常,卵子质量不佳。
激素水平匹配:卵泡的成熟还需配合血液中激素水平的监测。当卵泡接近成熟时,雌二醇(E2)水平应呈上升趋势,而促黄体生成素(LH)尚未出现高峰。只有在激素水平与卵泡发育同步的情况下,卵子才真正成熟。
对促排卵药物反应良好:每个女性的卵巢反应性不同。对药物反应良好的女性,卵泡同步发育,成熟度高,取卵率也更高。
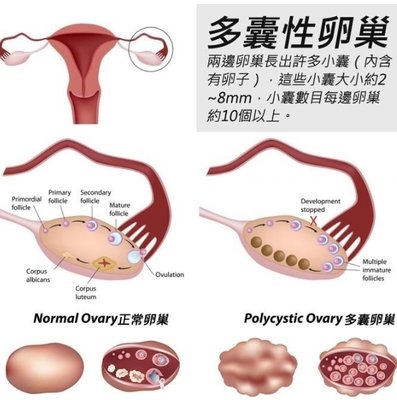
二、为什么B超显示的多卵泡 ≠ 实际取到的多卵子?
这是许多患者最关心的问题。B超监测到的卵泡数量,只是“视觉上的数量”,而实际取卵数量受多种因素影响,通常会少于B超数。主要原因如下:
卵泡内无卵子(空卵泡)
这是最常见的原因之一。某些卵泡虽然在B超下可见,但内部并未形成或已丢失卵子,被称为“空卵泡”。这可能与个体差异、促排卵方案、药物吸收或卵子提前排出有关。尤其是高龄或卵巢功能减退的女性,空卵泡率可能更高。卵子未成熟或过熟
即使卵泡大小接近标准,卵子本身也可能未完全成熟(MII前)或已过度成熟甚至退化。这类卵子在取卵时虽可吸出,但无法用于受精,临床视为“无效卵子”。取卵操作的技术因素
取卵手术需要医生在B超引导下穿刺卵泡并抽吸卵泡液。若卵泡位置较深、被血管或肠管遮挡,或卵泡液黏稠,可能导致部分卵泡未能成功穿刺或卵子未被吸出。此外,操作过程中的压力控制、针头角度等也会影响取卵效率。卵泡闭锁或退化
在促排卵过程中,部分卵泡可能因激素波动或自身发育问题而提前闭锁或退化,B超上仍可见其“残影”,但实际已无卵子存在。个体卵巢反应差异
多囊卵巢综合征(PCOS)患者常有多个小卵泡,但其中成熟可用的卵泡比例较低;而卵巢储备功能下降者,即使有卵泡,也可能因质量差导致取卵失败。
三、如何提高有效取卵率?
- 个性化促排方案:根据年龄、AMH、基础窦卵泡数等制定适合的促排卵方案,提高卵泡同步性。
- 精准把握取卵时机:结合B超和激素水平,选择最佳的HCG或GnRH激动剂扳机时机。
- 经验丰富的医疗团队:选择技术娴熟的生殖中心和医生,可显著提升取卵成功率。
- 良好的身体状态:保持健康作息、均衡营养,有助于卵泡发育。
结语
B超上的“多卵泡”是好兆头,但并非最终结果。理解卵泡成熟标准与取卵过程中的变量,有助于准父母理性看待取卵结果。与其纠结数量,不如关注卵子质量与整体治疗方案的科学性。在专业医生的指导下,保持积极心态,才是成功好“孕”的关键。

