你知道鲜胚与冻胚移植的利弊吗?
你知道鲜胚与冻胚移植的利弊吗?
在现代辅助生殖技术(ART)不断发展的今天,试管婴儿(IVF)已成为许多不孕不育家庭实现生育梦想的重要途径。而在整个试管婴儿流程中,胚胎移植是决定成败的关键一步。随着技术的进步,胚胎移植方式也日益多样化,其中“鲜胚移植”与“冻胚移植”是最常见的两种选择。那么,究竟什么是鲜胚和冻胚?它们各自有哪些优势和弊端?哪种更适合你?本文将为你详细解析。
一、什么是鲜胚与冻胚?
在了解利弊之前,我们先明确两个基本概念:.
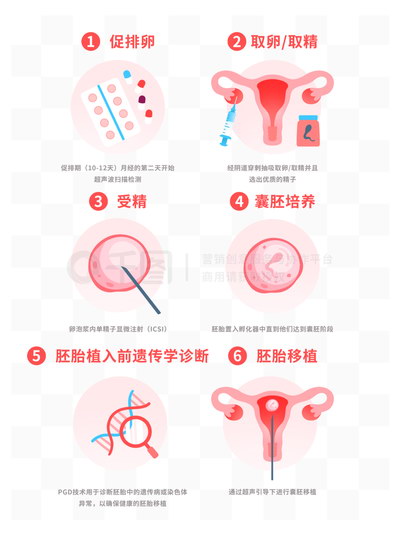
鲜胚移植:指在取卵后的同一周期内,将体外培养3-5天的胚胎直接移植回母体子宫。整个过程无需冷冻,属于“新鲜”胚胎的移植。
冻胚移植:指将体外培养的胚胎通过玻璃化冷冻技术保存在液氮中(-196℃),在后续的自然周期或人工周期中解冻后再进行移植。
二、鲜胚移植的利与弊
优势:
周期短,效率高
鲜胚移植无需等待冷冻和解冻过程,从促排卵到胚胎移植通常只需2-3周,节省了时间和精力,对于希望尽快怀孕的患者而言更具吸引力。避免冷冻损伤风险
尽管现代冷冻技术已非常成熟,但理论上仍存在极小的胚胎在冷冻或解冻过程中受损的可能性。鲜胚则完全规避了这一环节。激素环境更“自然”
鲜胚移植时,母体仍处于促排卵后的高雌激素状态,子宫内膜可能更适应胚胎着床。
弊端:
卵巢过度刺激风险(OHSS)
在促排卵后,部分女性可能出现卵巢过度刺激综合征,表现为腹胀、腹水、恶心等。此时若进行鲜胚移植,可能加重症状,不利于妊娠。子宫内膜不同步
促排卵药物可能使子宫内膜发育与胚胎发育不同步,影响着床率。尤其在激素水平异常或内膜条件不佳时,鲜胚移植成功率可能下降。无法进行遗传学筛查
若需进行胚胎植入前遗传学检测(PGT),则必须将胚胎冷冻,等待检测结果,因此鲜胚移植不适用于此类情况。
三、冻胚移植的利与弊
优势:
降低OHSS风险
对于卵巢反应强烈或存在OHSS高风险的患者,医生通常建议取消鲜胚移植,将所有胚胎冷冻,待身体恢复后再进行冻胚移植,安全性更高。提高着床率与妊娠率
冻胚移植允许子宫内膜在自然周期或人工周期中充分准备,内膜状态更稳定,与胚胎发育更同步,研究显示其临床妊娠率和活产率有时优于鲜胚。支持遗传学筛查
冻胚为PGT提供了时间窗口,可筛选出染色体正常的胚胎进行移植,显著提高成功率,降低流产风险。便于生育规划
冻胚可长期保存,适合有生育间隔计划、需延迟生育或因疾病需提前保存生育力的人群。
弊端:
周期延长
冻胚移植需额外安排解冻和移植周期,整体时间更长,心理和经济成本可能增加。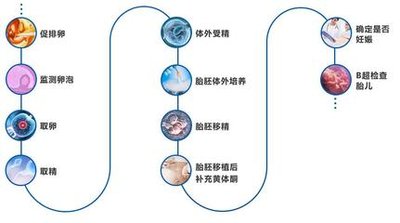
冷冻解冻风险
尽管玻璃化冷冻技术使胚胎存活率高达95%以上,但仍存在极少数胚胎无法耐受冷冻或解冻过程的风险。费用略高
冷冻保存和后续解冻移植会产生额外费用,整体治疗成本高于鲜胚移植。
四、如何选择?听从专业建议
鲜胚与冻胚并无绝对优劣,选择应基于个体情况,由生殖医生综合评估卵巢反应、激素水平、子宫内膜状态、是否有遗传病史等因素后决定。例如:
- 卵巢功能良好、无OHSS风险、内膜达标者,可考虑鲜胚移植;
- 高龄、卵巢过度刺激风险高、需做PGT或内膜不佳者,冻胚移植更为稳妥。
结语
无论是鲜胚还是冻胚移植,其最终目标都是实现健康妊娠与活产。作为患者,了解两者差异有助于更好地与医生沟通,做出科学决策。随着辅助生殖技术的不断进步,冻胚移植的应用日益广泛,但鲜胚移植依然在特定人群中发挥着重要作用。选择适合自己的方案,才是通往好“孕”的最佳路径。

